分娩のご案内
分娩の基本姿勢
当院はオンデマンド無痛分娩を行っています。計画無痛分娩ではありません。帝王切開も児の安全のために積極的に行っています
一人ひとりに寄り添った分娩を⾏います。
安全な分娩を目指し、分娩前に児の状態の十分な観察と骨盤の評価を行います。
状況に応じて、陣痛誘発や器械分娩(吸引分娩・鉗子分娩)を行います。無痛分娩や帝王切開も24時間対応します。
正常経腟分娩の⼊院期間は 産後 4⽇⼊院です。帝王切開術は産後 6 ⽇⼊院です。
当院では無痛分娩を多く扱っています。無痛分娩を希望されたかたに子宮頚管の熟化を待って、硬膜外麻酔下による分娩を行います。陣痛が開始し、子宮頚管が熟化してから、麻酔を行います(オンデマンド無痛分娩)。計画無痛分娩(陣痛のないところから、頚管拡張、陣痛誘発を行うこと)は基本的にはしていませんが、破水、予定日超過、早期の分娩が必要な時や分娩の進行が早いと予測されるときに計画無痛分娩をすることがあります。
2024年は全分娩の43%、経腟分娩された方の72%が無痛分娩となっています。無痛分娩を行った方の92%が、経腟分娩出来ました。2025年は無痛分娩による経腟分娩は41%、経腟分娩された方の74%が無痛分娩となっています。無痛分娩から帝王切開になったものは6名で、94%で経腟分娩が可能でした。
当院は事前に骨盤の大きさや形をレントゲン写真で評価し、分娩中には超音波検査にて児頭の下降や回旋を評価をして経腟分娩に臨んでいます。安全な分娩を目指し、難産が予想される方には帝王切開をお勧めしています。その結果、帝王切開も全分娩の40%以上になっています。
分娩時の高血圧など(医学的適応)や母体の極度の疲労ため、分娩中に無痛分娩をお勧めすることがあります。
無痛分娩
当院の無痛分娩は陣痛開始後、希望に応じて、硬膜外麻酔を行うオンデマンド無痛分娩を行っています。
陣痛の痛みやストレスは多くの場合、呼吸法やリラックスで軽くするようにしてきましたが、無痛分娩は麻酔で痛みをとることで分娩に対する不安の軽減、母児への負担を軽減します。当院ではご希望のかたに⿇酔下の分娩(無痛分娩)を⾏います。妊娠35週までに医師から説明し、妊娠10ヶ月に経腟分娩可能なことを確かめた上で、希望される方に同意書を作成いたします。分娩中に分娩時の高血圧や母体の極度の疲労に対して無痛分娩をお勧めすることもあります。十分に説明をうけ、ご理解を頂いた上で同意書を作成し、無痛分娩をしています。当院では陣痛が始まって、希望を確認しますので、その時点で硬膜外麻酔を希望しないこと(キャンセル)も可能です。初産の方や無痛分娩を迷っている方は事前に説明をお聞きになり、同意書を作成されることをお勧めします。
無痛分娩は硬膜外⿇酔にて⾏います。当院の無痛分娩オンデ方式で方式で、分娩開始後、希望者に対してその進行状況に応じて24時間、どの時間でも麻酔を行います。子宮頚管拡張などの計画無痛分娩は行いません。
硬膜外⿇酔は、脊髄の外側の硬膜外腔という箇所にカテーテル(細くて柔らかい管)を留置し、その管を通して⿇酔薬を⼊れ、お産の痛みを和らげる⽅法です。無痛分娩の処置は 10分程度で終了します。
ベッドに横になっていただき、背中を丸めた姿勢でカテーテルを挿⼊します。背中に局所⿇酔をしてから針を刺してカテーテルを挿⼊します。
無痛分娩では、⼦宮収縮に伴う陣痛の痛みは10分1程度に弱くなります。経腟分娩ですので⼦宮⼝が全開したら普通の分娩と同様に『いきみ』を⾏い、出産します。⾃分の⼒でいきんで産むという点においては、麻酔がない場合の分娩と変わりません。
当院では自動注入ポンプで薬を注⼊し、より少ない投与量で分娩に伴う痛みを軽減し、副作用の抑制につとめます。⿇酔薬はおもに⼦宮より下の痛みを取り除きますので、意識ははっきりしています。⾜は少し重い感じがしますが動かすことはできます。
⿇酔薬注⼊後約 30分後に⿇酔の効果判定をします。無痛分娩では、陣痛がだんだん弱くなるので、その場合は陣痛促進剤を使⽤します。薬剤使用に関しましては、分娩促進剤使用の標準的プロトコールにしたがって適切に使⽤いたします。
吸引分娩や鉗⼦分娩などの器械分娩は増えます。同時に器械分娩の説明も致します。チューブ留置の位置が不適切にならないよう(全脊麻の発生)に注意をして行います。副作⽤は硬膜外⿇酔で重篤な合併症が起こることは稀ですが、副作⽤として、チューブ挿⼊部位の痛み、低⾎圧、硬膜穿刺後の頭痛があります。⾮常に稀な合併症として:⼀時的ふるえ、局所⿇酔薬中毒、硬膜外⾎腫、硬膜外膿瘍があります。麻酔開始直後に児の心拍異常が発生することがあり、胎児の心拍モニタリングと陣痛の観察を継続的に行います。分娩後の出血は産道の損傷が高度になりやすく、骨盤内の血流も増加しているため、通常の分娩に比べて多くなります。
無痛分娩中は副作用の症状や⽣体の変化(呼吸状態、⾎圧、⼼拍数、意識レベル、⿇酔範囲)の観察および胎児心拍と陣痛のモニタリングを継続的に行い、それを記録するとともにデータの保存を行っています。そのデータを今後の診療の参考にしたり、まとめて学会発表や論文作成に致します。その点についてもご同意下さい。これまでの学会発表や論文をご参照下さい。
入院のご案内
動画でわかる入院案内、その他
入院患者様、ご家族様に向けて入院案内やお部屋紹介、夫(パートナー)に向けた動画を纏めました。
動画で公開することで、いつでも、どこでも、何度でも、見てもらうことが可能になります。
安全な分娩
- 安全なお産のために最新の医療機器を用いて分娩管理をしています。
- 分娩監視システムにて胎児心拍モニタリングや陣痛の観察、記録と保存をしています。
- 超音波検査装置は分娩室に常設し、分娩を観察しています。
- 産後2時間は、母体の血圧、酸素飽和度を連続モニターし、循環管理をします。
- 新生児は48時間にわたり酸素飽和度計装着し、酸素飽和度のトレンド解析による呼吸監視をします
- 無痛分娩では、分娩監視装置による胎児心拍、陣痛の連続測定し、また母体の心電図、血圧、酸素飽和度を連続モニターし、記録します。

お母さんは全例、分娩終了後から2時間程度、血圧計、酸素飽和濃度計を装着し、vital check(血圧、心拍数、酸素飽和濃度)をします。分娩時の高血圧の場合など、血圧測定をしながら分娩をすることもあります。無痛分娩は全例においてvital chekと記録を行っています
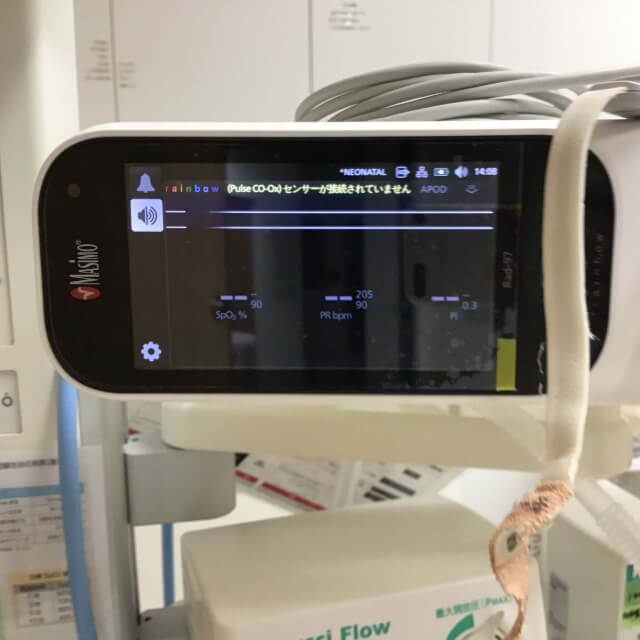
赤ちゃんは全例、出生直後から酸素飽和度計を装着し、最低48時間まで呼吸状態を観察します。酸素飽和度のトレンド分布を解析し、呼吸状態を判断します。そのデータを解析し、 新生児SpO2 トレンドモニタリング解析の検討として学会報告、論文作成をしました。
コットでは、無呼吸発作センサーが常時作動しています。
お⺟さんや⾚ちゃんを連携する⾼次医療機関に搬送することがあります。
⾼次医療機関は名古屋⼤学病院、名古屋市⽴⼤学病院、名古屋第⼀⾚⼗字病院、名古屋第⼆⾚⼗字病院、聖霊病院、名古屋市⽴大学医学部付属⻄部医療センター、名古屋市⽴大学医学部付属東部医療センター、愛知医科⼤学病院などです。
里帰り分娩について
当院への里帰り分娩希望の方は、分娩予約に空きに応じて、お受けいたします。ご希望の方はお早めにご連絡ください。
妊娠34週以降は、当院での妊婦健診を予定いたします。
分娩立会い・入院中のご面会
様々な感染に対する院内感染防止のため、以下のように対応させていただきます。
外来付き添い
- 付き添いは夫(パートナー)のみとします。
- 夫(パートナー)も院内でお待ち頂きます。自家用車にて待機することも出来ます。
- お子さんの付き添いはできる限りご遠慮下さい。お子さんのお預かりが出来ない場合はお知らせ下さい。その場合、診療時間を調節し、院内の指定された場所や自家用車に待機して頂きます。
分娩立会い
- 陣痛室への付き添いや分娩の立会いは、夫(パートナー)のみとします。
- お子さんの立会いはできません。
- 37週以降になりましたら、立会いについての説明を行います。ご自宅で、ご家族と確認をお願いします。
- 立会いの際は、スリッパの持参・不織布マスク着用をお願いします。
- 帝王切開時の立会いは、行っておりません。
- 分娩中の写真撮影、動画撮影は出来ません。
入院中のご面会について-面会の制限を一部、変更しました。
- 面会は時間制限はありませんが、短めにお願いします。
- 面会者は夫(パートナー)のみとさせていただきます。なお、里帰り分娩で夫(パートナー)以外の面会を希望される場合は事前にご相談ください。
- お子さんを連れてのご面会はお勧めしていません。ご希望があれば、お知らせ下さい。子供さんは指定された時間(15時から19時)に1階外来の指定された場所で1時間程度面会できます。2階、3階での面会は出来ません。赤ちゃんとの面会も出来ません。
- 入室後は必ず手洗いをお願いします。トイレは病室内のトイレをご利用ください。
- 室内でもマスク着用をお願いします。
お部屋
産後のお部屋は、全室トイレ・シャワー付きの個室となっております。
特別室は2室です。特別室は夫(パートナー)の宿泊が出来ます。一般個室に+3,000円/日でご用意できます。お食事も提供できます。ご夫婦での時の早期接触に有効ですので、是非ご利用下さい。
分娩費用
正常経腟分娩:(一般個室、4泊5日) 無痛分娩なし:平均値と中央値約65万円 無痛分娩あり:平均値と中央値約73万円(2023年10月から12月)